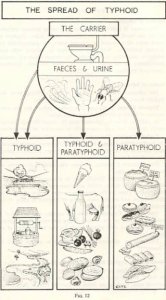
Брюшной тиф — острая антропонозная инфекционная болезнь, характеризующаяся язвенным поражением лимфатической системы тонкой кишки, бактериемией, циклическим течением, явлениями интоксикации, лихорадкой, розеолезной сыпью, увеличением печени и селезенки.

Этиология.
Возбудитель брюшного тифа — Salmonella typhi относится к группе D рода Salmonella. По морфологии S.typhi не отличается от других сальмонелл. Сальмонеллы — мелкие палочки с закругленными концами от 1 до 3 мкм длиной и 0,5-0,8 мкм шириной, как правило, подвижные благодаря перетрихиально расположенным жгутикам. Могут встречаться неподвижные мутанты. Брюшнотифозная палочка содержит соматический (термостабильный) О-антиген, жгутиковый (термолабильный) Н-антиген, в составе О-антигена содержатся 9 и 12 антигенные факторы и Vi-антиген. Имеется еще один поверхностный К-антиген. По способности ферментировать отдельные углеводы S.typhi подразделяются на биохимические варианты (биовары), которые могут служить эпидемиологической меткой штамма. Различия в чувствительности к бактериофагам позволяет разделить S.typhi почти на 100 фаговаров.
Сальмонеллы брюшного тифа достаточно хорошо сохраняются во внешней среде. В воде открытых водоемов и питьевой воде они переживают 11-120 дней, в морской воде — 15-27 дней, в почве — 1-9 месяцев, в комнатной пыли — от 80 дней до 18 месяцев, в колбасных изделиях — 60-130 дней, в замороженном мясе — 6-13 месяцев, в яйце — до 13 месяцев, в яичном порошке — 3-9 месяцев, на замороженных овощах и фруктах — от 2 недель до 2,5 месяцев.
Возбудители брюшного тифа умеренно устойчивы к воздействию высоких температур: при 57С в жидкой среде большинство их погибает в течение 1-3 минут, кипячение убивает их мгновенно. При низких температурах (-20С) сальмонеллы могут длительное время оставаться жизнеспособными.
Под воздействием дезинфектантов — 0,5% раствора фенола, 3% раствора хлорамина сальмонеллы гибнут в течение 2-3 минут, но в смеси испражнений и хлорной извести (1:1) — не ранее, чем через час.
Механизм развития эпидемического процесса.
Источник инфекции.
Источником возбудителя брюшного тифа является человек (больной или носитель). Больные являются источниками инфекции в 3-7%, бактерионосители — в 93-97%. Наиболее массивное выделение возбудителя с испражнениями больных происходит в течение 1-5 недель болезни с максимумом на 3-й неделе, с мочой — в течение 2-4 недель. Носительство протекает в острой и хронической формах. Преобладающее число переболевших выделяет возбудителя в течение 14 дней реконвалесценции. У 10% переболевших этот процесс продолжатся до 3 месяцев. 3-5% перенесших брюшной тиф становятся хроническими носителями, выделяя возбудителя постоянно или периодически на протяжении многих лет. Хроническое бактерионосительство связывают с развитием иммунологической толерантности организма человека к О-антигену. Важное место в формировании длительного бактерионосительства отводится способности возбудителя к внутриклеточному паразитированию в макрофагах и образованию L-форм. Возникновению хронического бактерионосительства способствуют глистные инвазии, пиелонефрит, холецистохолангит, при которых наблюдаются постоянная щелочная реакция мочи. Выделение возбудителя из организма источника инфекции происходит с испражнениями, мочой, иногда со слюной, мокротой, потом.
Механизм передачи.
S.typhi передаются фекально-оральным механизмом передачи. Наиболее вероятные пути передачи — водный и пищевой. Контактно-бытовой путь передачи наблюдается преимущественно среди детей. В качестве промежуточного фактора передачи не исключаются мухи, на лапках которых S.typhi сохраняются жизнеспособными до 2 суток, в кишечнике — до 7. Вода занимает особое место в передаче возбудителей брюшного тифа, поскольку может сама служить фактором передачи, может контаминировать продукты питания и различные предметы обихода, а при ее недостатке возникают затруднения в проведении гигиенических мероприятий, что повышает активность других факторов передачи возбудителя. Длительное пребывание S.typhi в воде приводит к появлению атипичных штаммов с пониженной степенью патогенности.
Продукты питания имеют различную эпидемическую значимость. Через 24 часа при комнатной температуре возбудители брюшного тифа полностью отмирали в кислых средах; уменьшалось их количество на сахаре и продуктах, бедных водой (плотные сырые овощи); полностью сохранялись в воде, хлебе, яблоках; умеренно размножались на варенных овощах; сильно размножались в жидких и кашицеобразных блюдах; очень сильно размножались в мясе, колбасе, молоке, яйце.
Восприимчивость и иммунитет.
Восприимчивость людей к брюшному тифу различная. При массовом заражении в эпидемических очагах может заболеть до 40-50% людей. Невосприимчивость обычно обусловлена наличием специфического иммунитета в результате перенесенного заболевания, бытовой иммунизации или вакцинации. Переболевшие брюшным тифом приобретают относительную устойчивость к повторному заражению, которая, однако, не предотвращает повторных заболеваний при заражении большой дозой возбудителя. Иммунитет после перенесенного заболевания сохраняется на протяжении многих лет.
Основные клинические проявления.
Инкубационный период 7-25 дней, наиболее часто — 9-14 дней. В первые 5-7 дней болезни отмечается нарастание температуры до высоких постоянных цифр, головная боль, ухудшение сна, снижение аппетита, адинамия, бледность кожи, относительная брадикардия, гипотония, «тифозный» язык, метеоризм, урчание при пальпации в правой подвздошной области, положительный симптом Падалки, увеличение селезенки и печени. К 4-5 дню становится характерной гемограмма: тромбоцитопения, лейкопения, относительный лимфоцитоз, палочкоядерный сдвиг влево, эозинопения, ускоренная СОЭ.
При тяжелом и осложненном течении, особенно при перфорации кишечника, прогноз не всегда благоприятен. Летальность составляет 0,1-0,3%.
Лабораторная диагностика.
Лабораторные методы диагностики брюшного тифа включают: бактериологический метод — выделение чистой культуры из биологических сред организма (крови — гемокультура; кала, мочи — копро-, уринокультура). Высев S.typhy (окончательный результат на 5-6 день) является абсолютным доказательством тифа, независимо от выраженности клинических проявлений. Применение иммунофлюоресцентного метода после подращивания культуры в течение 10-12 часов позволяет получить предварительный результат, который должен быть обязательно подтвержден классическим методом гемокультуры.
Серологические методы верификации брюшного тифа имеют меньшее значение для диагностики, поскольку результаты, получаемые с помощью реакции Видаля и РНГА, носят ретроспективный характер. Обязательным является постановка этих реакций в динамике (диагностический титр 1:200 и выше). Последние годы предложены новые высокочувствительные и специфические иммунологические методы выявления антител и антигенов брюшнотифозных микробов: ИФА, реакция встречного иммуноэлектрофореза (ВИЭФ), радиоиммунные методы (РИА), реакция коагглютинации (РКА), реакция О-агрегатгемагглютинации (О-АГА). Чувствительность этих методов — 90-95%, что позволяет использовать их для ранней диагностики.
Проявления эпидемического процесса.

Заболевание имеет повсеместное распространение. В Беларуси заболеваемость населения колеблется в пределах от 0,1 до 1,0 на 100000. Различные группы населения вовлекаются в эпидемический процесс с разной степенью интенсивности. На территориях с невысоким уровнем заболеваемости доля детей до 14 лет среди заболевших не превышает 30%. На территориях с высоким уровнем заболеваемости доля детей в возрастной структуре заболевших превышает 40%, значительно выше и интенсивные показатели в этих возрастных группах, причем болеют преимущественно школьники, а дети младшего возраста редко. Различия в уровне заболеваемости городского и сельского населения наблюдаются преимущественно на территориях с высоким уровнем заболеваемости брюшным тифом, где жители традиционно не обеспечены доброкачественной водой и надежной системой очистки. Заболевания брюшным тифом чаще встречаются в летне-осенний период.
Эпидемиологический надзор.
Эпидемиологический надзор за брюшным тифом представляет динамическую оценку состояния и тенденций развития эпидемического процесса, на основании которой проводятся профилактические мероприятия с целью предупреждения заболеваемости этой инфекцией.
Информационное обеспечение системы эпидемиологического надзора опирается на сведения о заболеваемости брюшным тифом в прошлые годы, о состоящих на учете бактерионосителях. Важное значение имеют данные эпидемиологических обследований очагов заболевания и тех, в которых проживают хронические бактерионосители S.typhi, а также результаты бактериологических исследований, сведения о санитарно-гигиеническом состоянии территории и эпидемически значимых объектов, сведения о качестве выполнения ранее запланированных профилактических мероприятиях и другие сведения.
Эпидемиолого-диагностический (аналитический) компонент системы эпидемиологического надзора позволяет на основе анализа информации выявить наиболее типичные проявления эпидемического процесса брюшного тифа (группы риска, время риска, территории и коллективы риска, факторы риска) и оценить эффективность противоэпидемических мероприятий, проводимых ранее.
Результаты ретроспективного эпидемиологического анализа заболеваемости брюшным тифом и хронического бактерионосительства S.typhi являются основой для принятия управленческого решения и планирования профилактических мероприятий на предстоящий год или более продолжительный промежуток времени.
Профилактика.
Профилактика брюшного тифа связана с обеспечением населения доброкачественными питьевой водой и продуктами питания, надежной системой очистки, благоустройством населенных мест, в т.ч. жилья и производственных помещений. В комплекс перечисленных мероприятий входит: содержание источников водоснабжения и разводящей сети в соответствии с санитарными нормами и правилами, очистка и обеззараживание питьевой воды; очистка и обеззараживание сточных вод перед сбросом их в водоемы, регулярная очистка и дезинфекция помойных ям; надворных туалетов, ликвидация неорганизованных свалок; соблюдение санитарных норм и правил при сборе, обработке, транспортировке, хранении и реализации продуктов питания; создание условий для выполнения правил личной гигиены в местах общественного питания, массового сосредоточения (вокзалы, аэропорты, театры, кинотеатры, школы, пляжи и т.д.); выявление бактерионосителей, их учет, работа по их гигиеническому воспитанию; профессиональная учеба работающих на эпидемически значимых объектах; санитарное просвещение населения; профилактическая иммунизация населения.
Применяемые в настоящее время вакцины против брюшного тифа при правильном их использовании способны защитить до 80% привитых и облегчить клиническое течение заболевания. Однако иммунизация против данной инфекции является лишь дополнительным средством в системе профилактических мероприятий, поскольку при относительно низкой заболеваемости брюшным тифом на большинстве территорий не может оказать существенного влияния на ход эпидемического процесса. В системе профилактики брюшного тифа важное место отводится мероприятиям в отношении бактерионосителей S.typhi. С целью выявления бактерионосителей возбудителя брюшного тифа проводят профилактические лабораторные обследования лиц, поступающих на работу, связанную с пищевыми продуктами или непосредственным обслуживанием населения. Бактерионосителей условно делят на следующие группы: 1) острые бактерионосители выделяют бактерии до 3-х месяцев после перенесенного заболевания (до 20% и более от числа переболевших; 2) транзиторные бактерионосители — это лица, имеющие иммунитет против брюшного тифа, которые были в общении с больным брюшным тифом при условии однократного обнаружения возбудителя только в испражнениях, отсутствии перенесенного брюшного тифа или паратифов в анамнезе и лихорадочного заболевания в предыдущие 3 месяца, отрицательных результатов бактериологического исследования мочи, крови, желчи, костного мозга; 3) хронические бактерионосители выделяют возбудителей более 3-х месяцев после перенесенного заболевания, а нередко до конца своей жизни (3-5% переболевших).
У каждого хронического носителя бактерий определяется фаготип выделяемых им бактерий и по месту жительства проводится комплекс профилактических мероприятий (вручение памятки о профилактике брюшного тифа, соблюдение правил личной гигиены, проведение текущей дезинфекции, вакцинация общавшихся, запрещение продажи молока из очагов проживания хронических бактерионосителей и др.).
Противоэпидемические мероприятия.
Больные брюшным тифом подлежат обязательной госпитализации в инфекционный стационар. Выписка реконвалесцентов, лечившихся антибиотиками, может быть проведена не ранее 21 дня нормальной температуры. Больные, не получавшие антибиотиков, могут быть выписаны не ранее 14 дня апирексии при наличии отрицательных результатов контрольных бактериологических исследований. При обнаружении возбудителей в испражнениях, моче или желчи реконвалесцентов подвергают повторному лечению в стационаре.
Все переболевшие брюшным тифом и паратифами после выписки из стационара подлежат диспансерному наблюдению в течение 3-х месяцев с проведением термометрии 1 раз в неделю в течение первого месяца и 1 раз в 2 недели в течение двух последующих месяцев. Ежемесячно проводится однократное бактериологическое исследование испражнений и мочи, к концу 3-го месяца наблюдения — бактериологическое исследование желчи, а крови — в РПГА с цистеином. При повышении температуры или ухудшении общего состояния (ухудшение аппетита, нарушение сна, появление слабости, головной боли) проводится общий анализ крови, бактериологическое исследование крови, испражнений, мочи на выявление тифо-паратифозных бактерий. При установлении рецидива больные госпитализируются.
Реконвалесцентов брюшного тифа и паратифов из числа работников пищевых предприятий и лиц к ним приравненных, не допускают к работе по специальности на протяжении месяца после выписки из больницы. Их берут на постоянный учет в ЦГЭ, и трудоустраивают на работу, где они не будут представлять эпидемической опасности. В течение этого времени им проводят 5-кратное бактериологическое исследование испражнений и мочи.
При отрицательных результатах исследований эти лица допускаются к работе, но на протяжении последующих 2-х месяцев они обследуются 1 раз (анализ кала и мочи), к концу 3-го месяца кроме бактериологического исследования кала и мочи однократно исследуют желчь и сыворотку крови в РПГА с цистеином. В случае отсутствия высевов тифо-паратифозных микробов эти лица обследуются в течение 2-х лет ежеквартально — бактериологическое исследование испражнений и мочи. В последующем на протяжении всей трудовой деятельности у них ежегодно двукратно исследуют испражнения и мочу.
Если через месяц после выздоровления они продолжают выделять бактерий брюшного тифа или паратифов, их переводят на работу, не связанную с продуктами питания, питьевой водой, непосредственным обслуживанием людей. По истечении 3-х месяцев после выздоровления у таких лиц пятикратно исследуют испражнения и мочу с интервалом 1-2 дня и однократно желчь. При отрицательных результатах обследования эти лица допускаются к работе, но на протяжение 2-х лет у них ежеквартально однократно исследуют испражнения и мочу, к концу 2-го года ставят РПГА с цистеином, при ее положительном результате пятикратно исследуют испражнения и мочу, при их отрицательных результатах — однократно желчь. Лица, давшие отрицательные результаты бактериологического и серологического исследования, с учета не снимаются, на протяжении всей трудовой деятельности у них ежегодно двукратно исследуют испражнения и мочу.
Если при любом из обследований, проведенном по истечении трех месяцев после выздоровления, у таких лиц хотя бы однократно были выделены возбудители брюшного тифа или паратифа, они считаются хроническими носителями, отстраняются от работы в качестве \»пищевиков\» и должны изменить профессию.
Мероприятия в отношении общавшихся лиц. С целью выявления источников инфекции бактериологическому (испражнения, моча) и серологическому (кровь в РПГА) обследованию подвергают всех общавшихся с больным в очаге по месту жительства. При положительной РПГА ее повторяют с цистеином. Лица, страдающие заболеваниями печени и желчевыводящих путей, подлежат дополнительному однократному бактериологическому исследованию дуоденального содержимого.
По эпидемическим показаниям кратность обследования общавшихся может быть увеличена, могут быть расширены контингенты лиц, подвергающихся обследованию.
На территориях, неблагополучных по брюшному тифу и паратифам, оправдано проводить подворные обходы для раннего выявления заболевших.
При групповых заболеваниях и вспышках обследованию на бактерионосительство в первую очередь подвергаются лица, которые могут быть источником массового заражения — работники систем водоснабжения, предприятий пищевой промышленности, торговли продуктами питания, общественного питания.
За лицами, общавшимися с больными, устанавливается медицинское наблюдение на протяжении 3-х недель. Результаты наблюдения заносятся в амбулаторную карту. Общавшимся лицам проводится фагопрофилактика. Бактериофаг назначается трехкратно с интервалом в 3-4 дня. Первый прием фага должен быть после забора материала для бактериологического исследования.
Мероприятия, направленные на разрыв механизма передачи состоят в тщательном соблюдении санитарно-гигиенических требований, правил личной гигиены, проведении текущей и заключительной дезинфекции. В качестве дезинфицирующих средств применяют 1% раствор хлорамина, 3-5% раствор фенола, а также кипячение посуды и белья.
Паратифы А и В.
Оба заболевания протекают с поражением лимфатической системы тонкой кишки, бактериемией, интоксикацией, лихорадкой, сыпью на коже, увеличением печени и селезенки.
Этиология. Возбудителями являются самостоятельные виды сальмонелл — Salmonella paratyphi А и Salmonella paratyphi В, морфологически не отличаются от других представителей рода Salmonella. Известно, что S.paratyphi B более устойчивы во внешней среде, чем S.typhi и S.paratyphi A.
Паратиф А относится к антропонозам, возбудитель паратифа В в некоторых случаях может вызывать заболевания домашних и лабораторных животных. Источником инфекции является больной или носитель. Носительство паратифозных бактерий формируется чаще, чем брюшнотифозных, но оно менее продолжительно — до нескольких недель, реже месяцев, после выздоровления. Выделение возбудителя из организма источника инфекции происходит с испражнениям- до нескольких недель, реже месяцев, после выздоровления. Выделение возбудителя из организма источника инфекции происходит с испражнениям или носитель. Носительство паратифозных бактерий формируется чаще, чем брюшнотифозных, но оно менее продолжительно — до нескольких недель.